Algo no muy distinto de esto pasó el otro día:
– ¿Así que lo que me parece una escama de pescado adherida tiene ese nombre tan raro?. ¡Ya decía yo que ni trabajando de pescadera se pueden acumular tantas!
El sentido del humor que la acompaña es un buen aliado para afrontar contrariedades.
– Pues así es, Poroqueratosis, que quién la describió por primera vez pensó en una alteración del “poro” por el que salen las gotas de sudor.
– ¿Entonces que le pasa a mi piel?
– Si tuvieras un ojo que actuase como una lupa de aumento, verías que el reborde de la escama es nítido y formado por una «cenefa» de queratina. Si además tu visión llegase al nivel microscópico comprobarías que esa zona de la epidermis está engrosada; nosotros decimos que hay una hiperqueratosis paraqueratósica.
– Me gusta lo de «cenefa», pero puesta a elegir hubiese preferido otro diseño, un decir.
– Pues lo que te va a descolocar es que a esa «linea decorativa» la llamamos «laminilla cornoide». Aquí no dejamos nada a la improvisación…
– Ya veo, y ¿hay alguna explicación de porqué a parece esa laminilla? ¿Qué he hecho yo para que esto ocurra?
– ¡Tu, nada!, son tus queratinocitos, las células que forman la pared epidérmica. Si seguimos aumentando el nivel de observación algunas de estas células sufren una autoeliminación prematura…y para esto tenemos otro nombrajo, apoptosis. ¡Menos mal que solo son unas pocas, lo que llamamos un clon!
– ¡Vaya, vaya! ¡Si tuviera a ese clon delante le diría un par de cositas!
– Pobres, no te metas con ellos. La culpa la tienen los genes y esas mutaciones que unas veces traen consecuencias negativas y otras aprovechables.
– Ya veo que me va a anunciar una convivencia larga y en paz con esta consecuencia de mis… cromosomas atrevidos, ¡yo no les he dado permiso!
– Bueno, algo intentaremos, aunque la mejoría no será fácil.
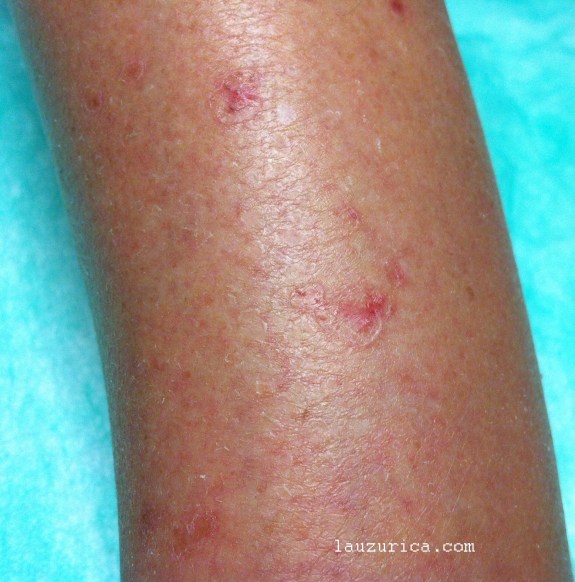
Poroqueratosis en pierna. Reborde elevado y centro deprimido.
La Poroqueratosis es un proceso que engloba distintas manifestaciones, descrita por Mibelli a finales del S XIX y quien dio nombre a la variante clásica. Aunque su denominación lo da a entender, no hay alteración del poro o acrosiringio, por donde la glándula sudorípara elimina el sudor a la superficie, y todo queda en un ”fallo» en la capa córnea.
La lesión fundamental es circular, menos veces lineal y consiste en una pequeña placa de escasos milímetros que habitualmente es menor de 2 cm; tiene un borde nítido mínimamente elevado y un centro algo deprimido.
El tono es similar a la piel normal o ligeramente parduzco. En alguna ocasión el paciente se queja de mínimas molestias.
La «laminilla cornoide» es la lesión característica, una zona de hiperqueratosis localizada con queratinocitos apoptósicos. Aquí la capa granulosa tiene células disqueratósicas.
Es condición necesaria pero no suficiente pues también se ha observado en lesiones inflamatorias y otros procesos hereditarios (Link)
Mutaciones con mayor o menor penetrancia (cromosomas 3,12-14 y 15…) están en el fondo del proceso degenerativo y dan lugar a las distintas variantes clínicas.
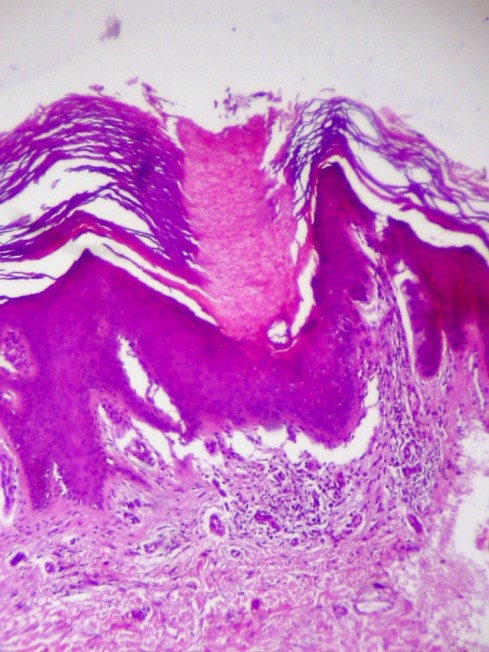
Lamella cornoide. Foto: K.V. Santosh
Posibilidades de transformación
Se calcula que aproximadamente en un 10% de los pacientes se pueden dar cambios degenerativos hacia carcinoma epidermoide («in situ», también llamado Enfermedad de Bowen, o infiltrativo) y también carcinoma basoceluar.
Parece que son factores como radiación ultravioleta, exposición a rayos X, la toma de algunos fármacos, enfermedades crónicas y situaciones de inmunodepresión, los que en pacientes predispuestos pueden desencadenar la aparición de lesiones.
Se publicó un estudio (Link) realizado entre 1964 a 1994 donde 281 individuos con poroqueratosis presentaban la siguiente incidencia de malignidad según la variante:
- poroqueratosis lineal (19%)
- poroqueratosis plamo-plantar diseminada (9,5%)
- poroqueratosis clásica de Mibelli (7,6%)
- poroqueratosis actínica superficial diseminada (3,4%)
Un seguimiento cercano de los casos y el abordaje eliminando las lesiones sospechosas, permiten que este proceso tenga un buen pronóstico a pesar de esta circunstancia.
Tipos clínicos de poroqueratosis
Algunos autores consideran que se trata de enfermedades distintas y que el hallazgo de la «lamina cornoide» común en todas ellas no es razón suficiente para unificarlas como entidad.
Según distribución y momentos de aparición se distinguen los siguientes tipos:
Poroqueratosis actínica superficial diseminada: Desde que fue descrita en 1966, es considerada la variante más frecuente . Se transmite de forma automática dominante pero genéticamente muy heterogénea.
El nombre tiene que ver con su aparición en zonas expuestas a la radiación solar. Es por eso que respetan la cara, el cuello, flexuras y mucosas. Las zonas con más lesiones son las extensoras de extremidades y se distribuye simétricamente.
Las personas con piel más oscura (fototipos altos) dada su protección intrínseca, tienen menos lesiones.
Se ven más afectadas las mujeres.
Poroqueratosis de Mibelli: Es una variante hereditaria autosómica dominante y de penetración variable, consecuencia de una alteración en el brazo corto del cromosoma 3.
Aparece desde la infancia hasta la juventud, siendo más raros los casos en edad adulta; es más frecuente en varones, con una relación 3:1.
La distribución de las lesiones es sobre todo en extremidades inferiores, pero también se han descrito en brazos, mucosas (genital y ocular), cara, cuero cabelludo (aquí puede dejar alopecia cicatricial), palmas y plantas de los pies (aquí las lesiones son sobreelevadas).
Si se afectan las uñas, el aspecto puede ser muy variable (estrías, leuconiquia, engrosamiento y hasta pérdida de la lámina).
Ante roces y erosiones se pueden desarrollar lesiones en esas zonas traumatizadas (fenómeno de Köebner).
Las zonas de poroqueratosis apenas molestan.
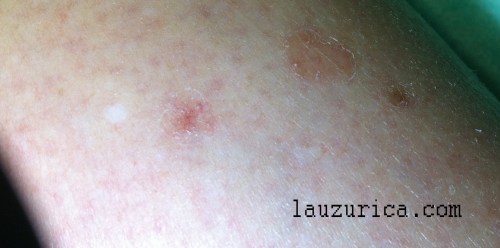
Poroqueratosis (detalle).
Poroqueratosis superficial diseminada eruptiva de Respighi: Es también autosómica dominante (cromosoma 18 p 11.3) y de aparición sobretodo en infancia.
Puede afectar la cara.
Se han descrito casos esporádicos tras tratamiento con etanercept, posiblemente debido a la disminución en la inmunovigilancia por una bajada en la actividad de linfocitos T.
Poroqueratosis palmo-plantar diseminada: La menos frecuente y se llama así porque empezando en las palmas y las plantas, con los años tiende a extenderse al resto del cuerpo.
Poroqueratosis punteada: Las lesiones consisten en pápulas queratósicas, de tacto duro, entre 2 y 10 mm de diámetro y de color piel normal o parduzcas.
Puede presentar hoyuelos con borde sobreelevados y tapones corneos disminuidos.
Es importante diferenciarla de la queratodermia punteada, y solo se puede hacer con examen histológico, por la relación de esta última con neoplásias internas.
Es la variante que más confusión puede originar a la hora del diagnóstico y es preciso descartar entre otras los siguientes cuadros dermatológicos palmo-plantares: liquen nitidus plamo-plantar, queratosis arsenicales, Enfermedad de Darier, Síndrome de Gorlin y queratolisis punctata.
Poroqueratosis lineal: Frecuentemente se asocia a otras variantes de poroqueratosis y para algunos es una poroqueratosis de Mibelli unilateral.
La tasa alta de transformación a carcinoma epidermoide (20%) se relaciona con la heterogeneidad genética de esta variante.
Variantes poco frecuentes:
- Mínima de Freund
- Reticulada
- Minuta digitada
- Eruptiva papulosa y pruriginosa
- Solar facial
- Post-transplante e inmunosupresión: La variante actínica superficial diseminada es la que se da con más frecuencia y en segundo lugar, exacerbaciones de la poroqueratosis de Mibelli. Dentro de los cuadros de inmunodepresión, es la inmunosupresión post-transplante la causante principal. Una vez revertida la inmunosupresión el cuadro tiende a desaparecer.
Tratamiento de la Poroqueratosis
El resultado va a depender del arte de combinar distintas terapéuticas, que de entrada no son del todo resolutivas, según las distintas variantes, localizaciones, y necesidades del paciente.
La lista de fármacos y otros tratamientos que describimos a continuación es larga y todos han mostrado algún tipo de respuesta.
Dejo un enlace a una revisión profunda del tema (Link)
Eduardo Lauzurica. Dermatólogo









