Los “molluscum contagiosum” es uno de los procesos dermatológicos que más fácilmente reconocen nuestros pacientes. En concreto, porque son más frecuentes en niños, son las mamás las que acuden sugiriendo ya que lo que tienen sus hijos son “moluscos”.
La palabra hace referencia a la consistencia de las lesiones (“molluscum” significa blando en latín) y a la capacidad de transmisión, porque estamos ante un proceso vírico.
En circunstancias normales, los molluscum contagiosum cursan de forma autolimitada, pero los padres acuden alarmados porque la situación se alarga en el tiempo y ven aparecer nuevas lesiones, incluso a pesar de haber intentado varios tratamientos.
Origen vírico
El virus causante pertenece a la familia del virus de la viruela (poxvirus) y se asume que tras la erradicación de esta, es el único de la familia que afecta solo a humanos (aunque hay algún caso con ciertas similaridades clínicas e histológicas en chimpancés, canguros y caballos).
Una característica que le hace especial, es que su crecimiento se ve limitado a la epidermis y raramente afecta a mucosas (labio, conjuntiva..).
La consecuencia de la entrada del virus es un aumento de la proliferación de las células infectadas y una alteración en la maduración de los estratos epidérmicos, lo que determina la morfología tan característica de la lesión.
Se trata de una infección localizada, subaguda y proliferativa.
Se han descrito cuatro tipos víricos según el ADN (I a IV), siendo el I y IV los más frecuentes, seguido por el II, que es más común en pacientes con HIV.
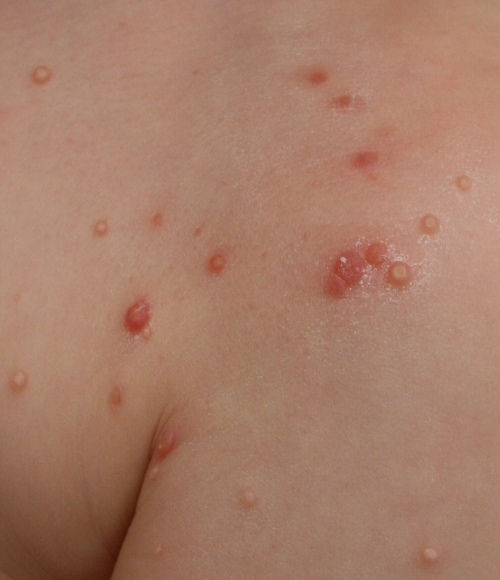
Típicas lesiones de molluscum, unas con zona central umbilicada, otras con inflamación.
Que vemos y como evoluciona
La lesión típica de molluscum contagiosum es una elevación de piel en forma de cúpula, de 3 a 5 mm de diámetro y con una depresión central en forma de cráter. El número suele ser menor de 20, aunque se puede llegar a 100 sin necesidad de que la persona tenga una inmunodeficiencia.
Si se aprieta la lesión, el orificio central deja escapar un contenido cremoso de color claro.
Raramente aparecen lesiones en palmas de manos o plantas de los pies, así como en labios, boca o conjuntiva del ojo.
En ocasiones, son el pubis y la zona genital los que se ven afectados, siendo el contacto y roce durante las relaciones sexuales, el factor localizador.
Aunque se desarrollan a cualquier edad, son los niños y adultos jóvenes los más predispuestos.
Se piensa que es a través de una mínima alteración de la piel (herida, rozadura, afeitado…) como el virus se introduce. Un picor inicial desencadenado por su presencia, ayudaría a su diseminación, mediante el rascado inconsciente.
Molluscum y Dermatitis atópica:
La barrera epidérmica dañada junto con los cambios inmunológicos locales, parecen estar detrás del aumento de la incidencia en estos pacientes. El uso de corticoides tópicos y de inhibidores de la calcineurina acentuarían esta situación.
El rascado en la piel eczematosa contribuye a su diseminación.
Sin embargo, la historia natural del molluscum contagiosum no difiere entre niños con dermatitis atópica y sin ella.
Molluscum e inmunodepresión:
Los pacientes con HIV (estadio 4 CDC), con medicación inmunosupresora o por otros motivos (por ejemplo la inmunodeficiencia combinada DOCK8) presentan un cuadro más severo y extenso.
A mediados de los ’80, al inicio de la epidemia por HIV, la parición molluscum diseminados y de gran tamaño era considerado un hallazgo característico de la infección HIV.
¿Como se transmite?
Habitualmente es por contacto directo, piel con piel, entre personas. Las relaciones sexuales pueden ser el momento de este contacto.
Ocasionalmente el uso de toallas y esponjas pueden estar detrás de algunos casos de diseminación.
Raramente las piscinas son causa de contagio.
Hay casos descritos de transmisión al recién nacido durante el parto, con desarrollo de lesiones a lo largo de los primeros meses de vida.
¿Porqué dura tanto?
El virus ha desarrollado un mecanismo eficiente de crecimiento en las células infectadas y se ha adaptado muy bien al huésped humano. Al no cruzar la membrana basal de la epidérmis, el virus evade la vigilancia inmunológica; no provoca reacción inmune sistémica durante la mayor parte de la infección. Sin embargo, en un momento dado se produce una respuesta local que desencadena una seroconversión.

Imagen típica de molluscum al microscopio, con cuerpos de inclusión. Foto: eutham
Biopsia con aspecto típico
El diagnóstico no suele precisar de biopsia, pero en los casos que se realiza se observan estas características:
- Cráter central formado por lóbulos hiperplásicos invertidos, con acantosis epidérmica.
- Fragmentos de queratina en el interior.
- Cuerpos de Henderson-Paterson (cuerpos de molluscum) dentro de las células.
- Capa basal intacta
El virus tiene afinidad por los folículos pilosebaceos y se piensa que crecería también con facilidad en glándulas sebáceas aberrantes.
En etapas iniciales no hay células inflamatorias alrededor de la lesión, lo que concuerda con la “parálisis inmunológica” que produce el virus al comienzo de su crecimiento.
Tratamiento
Hay que dejar claro que en personas sanas, inmunocompetentes, la infección por molluscum contagiosum es autolimitada.
Por término medio, una lesión individual desaparece en 2 meses. El problema de la autodiseminación hace que vayan apareciendo nuevas, lo que eleva el tiempo de desaparición completa a los 8 – 12 meses.
La labor del médico es sopesar la conveniencia de iniciar el tratamiento o bien optar por la abstinencia terapéutica, vigilando su evolución.
Hay muchas variables a tener en cuenta como edad, localización, número de lesiones, tiempo de evolución, ansiedad generada, tratamientos previos…
Los niños pequeños soportan mal cualquier tratamiento que suponga dolor o la acción directa del profesional. Todo lo que no sea aplicar algún tratamiento tópico en domicilio, será labor difícil y traumática.
La eliminación directa con curetaje o raspado del molluscum, necesita de práctica y a veces es imposible evitar secuelas cicatriciales o cambios pigmentarios. La cara sería una zona a evitar con este tratamiento.
No se puede elegir un único modelo terapéutico que sirva para todos los casos.
Curetaje: arrancamiento con cucharilla afilada, tras anestesia tópica. Sangrado y cicatriz.
Crioterapia: Nitrógeno líquido en cada lesión, durante 10-20 seg. en dos ciclos, a repetir semanalmente si fuera preciso.
Láser de colorante pulsado 585nm: Un solo pulso en cada molluscum de 0,45ms de duración, con spot de 7 mm de diámetro a 6-7 Jul/cm2
Cauterizante al 10 %: aplicación local con torunda de algodón.
Vesicante al 0,9 %: mantener la solución durante 4 h y retirar. Si es necesario se puede repetir a las 3-4 semanas. Pueden aparecer vesículas y ampollas.
Inhibidores de mitosis 0,3 – 0,5 %: se aplica 2 veces /día durante 3 días consecutivos, para descansar el resto de la semana. Si es preciso el ciclo se repite hasta 4 semanas seguidas.
Acido salicílico en gel al 12 %: una o dos veces por semana, durante 4 semanas.
Peróxido de benzoilo en crema al 10 %: 2 veces/día durante 4 semanas.
Acido retinoico en crema al 0,5 %: 2 veces/día durante 4 semanas.
Hidróxido de potasio en solución acuosa al 5 – 10 %: 2 veces/día hasta que la lesión muestre signos de inflamación o úlcera superficial.
Inmunoestimulante en crema al 5 %: dejar actuar por la noche (8h) y lavar por la mañana. Se repite 3-5 veces a la semana hasta la desaparición de los molluscum o hasta llegar a las 16 semanas.
Inhibidor de secreción gástrica: por vía oral 40 mg/kg día en 2 o 3 tomas durante 2 meses.
Inmunoterapia fúngica en inyección local: 0,3 ml aplicados con una aguja de 30G directamente en la lesión.
En inmunosuprimidos o gran número de lesiones:
Terapia fotodinámica : limpiar las lesiones con acetona y tras 12-24 h de permanencia del fotosensibilizante, aplicar la fuente de luz durante aprox. 16 min.
Baño de electrones : 9-12 MeV directamente en la zona de afectación extensa, 5 veces/semana hasta 18 tandas por localización y una dosis total de 4560 cGy. Puede producir cambios pigmentarios.
Acido tricloroacético concentrado: repetir después de 2 semanas. Puede causar cicatriz.
Sensibilizantes tópicos hasta el 2 %: en concentraciones del 0,001-2 % 2veces/semana hasta los 2 meses.
Antivírico en crema 1- 3 %: 1 vez/día, 5 días a la semana durante 2 meses. Fuera de la cara se ocluye durante 12h.
Antivírico intravenoso : 3-5 mg/kg a la semana durante 1-2 semanas, seguido de perfusiones a semanas alternas, hasta un total de 4-9 ciclos. Hay que vigilar nefrotoxicidad y neutropenia.
Hay porcentajes de resultados dispares y para todos los gustos. Para profundizar en el tratamiento dejo la referencia de la revisión Cochrane, que sin embargo no incluye el curetaje:
Van der Wouden JC, van der Sande R, van Suijlekom-Smit LW, Berger M, Butler CC, Koning S. Interventions for cutaneous molluscum contagiosum. Cochrane Database Syst Rev 2009 (4). CD004767
Los interesantes aspectos epidemiológicos e inmunológicos, son tratados a fondo en este completo artículo de reciente publicación en The Lancet: The Lancet Infectious Diseases, Volume 13, Issue 10 Pages 877 – 888, October 2013
Eduardo Lauzurica. Dermatólogo









